प्रोस्टेट कैंसर
प्रोस्टेट ग्रंथि के कैंसर को पुरस्थ कैंसर या प्रोस्टेट कैंसर (Prostate cancer) कहते हैं। प्रोस्टेट ग्रन्थि, पुरुष जनन तंत्र की एक गर्ंथि (gland) है जो मूत्राशय के ठीक नीचे स्थित है और मूत्रमार्ग (urethra) को घेरे हुए है। [6] अधिकांश प्रोस्टेट कैंसर धीरे-धीरे बढ़ते हैं।[1][3] कैंसरयुक्त कोशिकाएँ शरीर के दूसरे भागों में भी फैल सकती हैं, विशेष रूप से अस्थियों में और लसीका ग्रंथि में।[7] It may initially cause no symptoms.[1] बाद के चरणों में दिखने वाले लक्षण ये हैं- पेशाब करने में कष्ट या कठिनाई होना, मूत्र में रक्त आना, श्रोणि (pelvis) में दर्द आदि।[2] सुदम्य पुरस्थ अतिविकसन (Benign prostatic hyperplasia) होने पर भी कुछ इसी तरह के लक्षण दिखते हैं। [1] प्रोस्टेट कैंसर होने पर बाद की अवस्था में आने वाले कुछ लक्षण ये भी हो सकते हैं- रक्त में लाल कोशिकाओं की कमी होने के कारण थकान [1]
| प्रोस्टेट कैंसर (Prostate cancer) | |
|---|---|
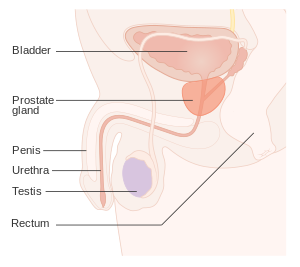 | |
| शरीर में प्रोस्टेट की स्थिति prostet | |
| विशेषज्ञता क्षेत्र | Oncology, urology |
| लक्षण | None, difficulty urinating, blood in the urine, pain in the pelvis, back, or when urinating[1][2] |
| उद्भव | Age > 50[3] |
| संकट | Older age, family history, race[3] |
| निदान | Tissue biopsy, medical imaging[2] |
| विभेदक निदान | Benign prostatic hyperplasia[1] |
| चिकित्सा | Active surveillance, surgery, radiation therapy, hormone therapy, chemotherapy[2] |
| चिकित्सा अवधि | 5-year survival rate 99% (US)[4] |
| आवृत्ति | 1.2 million new cases (2018)[5] |
| मृत्यु संख्या | 359,000 (2018)[5] |
प्रॉस्टेट ऐसी ग्रंथि होती है, जो मुख्य रूप से पुरूष के यूरिनरी ब्लैडर के पेनिस के बीच में मौजूद होती है। इस ग्रंथि का प्रमुख कार्य ऐसे द्रव्य पदार्थ का निर्माण करना है, जिसमें स्पर्म मौजूद होता है।
प्रॉस्टेटक्टोमी वह सर्जरी होती है, जिसमें प्रॉस्टेट ग्रंथि की समस्या का समाधान किया जाता है। जैसे-जैसे पुरूष की उम्र बढ़ती है, वैसे-वैसे यह ग्रांथि भी बढ़ती है, जो मूत्रशाय पर दबाव डालती है।
इसके परिणामस्वरूप पुरूषों में प्रोस्टेट के बढ़ने की समस्या होती है और अगर सही समय पर इसका इलाज न कराया जाए तो यह समस्या कैंसर का रूप भी ले लेती है।
जिस पुरूष को यह समस्या होती है, उसे डॉक्टर प्रॉस्टेटक्टोमी सर्जरी कराने की सलाह देते हैं, जिसमें बड़ी हुई प्रॉस्टेट ग्रांथि को निकाला जाता है और प्रॉस्टेट की समस्या को ठीक किया जाता है। Parmod thiroda 😎
लक्षण
संपादित करेंजब कोई मरीज निम्नलिखित स्थितियों से जूझ रहे हो तो उन्हें यह सर्जरी कराने की सलाह दी जाती है-
अधिक उम्र होना- ऐसा माना जाता है कि जैसे-जैसे उम्र बढ़ती है, वैसे-वैसे कई बीमारियां भी बढ़ जाती है, ऐसी ही बीमारी प्रॉस्टेट ग्रांथि का बढ़ना भी होती है। यह बीमारी अधिकतर 50 से अधिक उम्र के पुरूषों को होती है। अगर किसी मरीज की उम्र 50 या उससे अधिक है और अगर उसे यह समस्या है तो डॉक्टर उसे प्रॉस्टेटक्टोमी सर्जरी कराने की सलाह देते हैं।
अनुवांशिक इतिहास (जेनेटिक हिस्ट्री) होना- अगर किसी मरीज के परिवार में किसी अन्य पुरूष को यह बीमारी है या कभी रही है, तो उसे भी यह बीमारी हो सकती है और ऐसी स्थिति में डॉक्टर उसे प्रॉस्टेटेक्टोमी सर्जरी कराने की सलाह देते हैं।
अनियमित लाइफस्टाइल का होना- ऐसी मान्यता है कि हमारी दिनचर्या का संतुलित होना हमारे स्वास्थ के लिए बेहत जरूरी होता है, लेकिन आज के दौर में लोग तमाम कोशिश करने के बाद भी इसे संतुलित नहीं रख पाते हैं। चूंकि, वे काम के सिलसिले में घर से बाहर ही रहते हैं, तो उन्हें ज्यादातर बाहर का खाना ही खाना पड़ता है, जो सेहत के लिए काफी नुकसानदायक होता है।
इसके लिए अलावा उन्हें अपने जीवन में मानसिक तनाव से भी गुजरना पड़ता है, जिसका उनकी सेहत पर बुरा असर होता है। अत: उनमें प्रोस्टेट की बीमारी होने की काफी संभावना हो सकती है।
यूरिन संबंधी समस्या का होना- जब किसी मरीज को यूरिन से संबंधित कोई समस्या है, उसे यह सर्जरी करानी चाहिए, ये समस्याएं इस प्रकार हैं-
ज्यादा देर तक पेशाब को रोकना: ऐसा माना जाता है कि एक पुरूष को सामान्य तौर पर 6-7 बार पेशाब करना चाहिए, क्योंकि इससे आपका ब्लैडर की सफाई हो जाती है। लेकिन आज कल काम के दबाव के कारण अक्सर लोग पेशाब नहीं करते हैं, जिससे उनमें यूरिन संबंधी समस्या होती है।
बार-बार पेशाब करना- रात में 1-2 बार पेशाब करने के लिए उठना सामान्य चीज होती है, लेकिन जब किसी पुरूष को पेशाब करने के लिए 3-5 बार करने के लिए उठना पड़ता है, तो यह चिंताजनक बात होती है।
यूरिन इंफेक्शन/ मूत्र संक्रमण होना- आज कल यह ऐसी समस्या है, जिससे लगभग 40 प्रतिशत पुरूष पीडित रहते हैं, जो मुख्य रूप से मधुमेह, अस्वच्छता, तीखा खाना खाने, कम मात्रा में पीना पीने इत्यादि कारणों से होती है।
पेट का साफ न होना- जिन पुरूषों को पेट से संबंधित समस्याएं जैसे कब्ज, गैस, दस्त इत्यादि रहती हैं, उन्हें प्रॉस्टेट की बीमारी हो सकती हैं और डॉक्टर उन्हें प्रॉस्टेटेक्टोमी सर्जरी कराने की सलाह दे सकते हैं।
प्रॉस्टेटेक्टोमी के प्रकार
संपादित करेंयह प्रॉस्टेटेक्टोमी मुख्य रूप से दो प्रकार की होती है, रेडिकल प्रॉस्टेटेक्टोमी और सामान्य प्रॉस्टेटेक्टोमी-
रेडिकल प्रॉस्टेटेक्टोमी- रेडिकल प्रॉस्टेटेक्टोमी ऐसी सर्जरी होती है, जिसे प्रॉस्टेट ग्रंथि और उसके आस-पास के किडाणु को निकालने के लिए किया जाता है। इस सर्जरी को मुख्य से प्रॉस्टेट कैंसर से पीड़ित पुरूष पर किया जाता है।
इसे प्रमुख रूप से विभिन्न तरीकों से किया जाता है, जो इस प्रकार हैं-
लेपोरस्कोपी- यह वह सर्जरी होती है, जिसमें बिना कोई चीरा या कट किए पेट के अंदरूनी भागों की सर्जरी की जाती है। इस सर्जरी में लेपोरस्कोप नामक यंत्र का उपयोग किया जाता है। इस यंत्र को पेट के भीतर डाला जाता है और कैमरे की सहायता से पेट के भीतर की तस्वीरे ली जाती हैं।
रोबोटिक सर्जरी- जैसा कि नाम से ही स्पष्ट है इस सर्जरी को मशीनों, धातुओं इत्यादि उपकरणों की सहायता से किया जाता है। इसकी सहायता से प्रॉस्टेट कैंसर के लिए पौरूष ग्रंथि को हटाना, मूत्राशय की खराबी को ठीक किया जाता है। ओपन एप्रोच सर्जरी- यह वह सर्जरी होती है, जिसमें मरीज के उस हिस्से पर मेडिकल छुरी से कट लगया जाता है, जहां पर कोई समस्या होती है।
2. सामान्य प्रॉस्टेटेक्टोमी- यह प्रक्रिया होती है, जिसमें प्रॉस्टेट ग्रंथि के अंदरूनी भाग को निकाला जाता है, ताकि बढ़ी हुई प्रॉस्टेट ग्रंथि का इलाज किया जा सके। इसे पेट के निचले भाग पर सर्जिकल कट करके किया जाता है। इस प्रक्रिया में आपके सर्जन प्रॉस्टेट ग्रंथि के केवल उसी भाग को निकालते हैं, जिसमें कोई समस्या होती है।
पूर्व प्रक्रिया
संपादित करेंप्रॉस्टेटेक्टोमी को करने से पहले काफी तैयारी की जाती है, जिसके निम्नलिखित मुख्य बिंदू हैं-
रोगी को सर्जरी कराने के 10 से 14 दिनों पहले सभी ब्लड थिनर, नॉन-स्टेरॉयडल, एंटी-इंफ्लेमेटरी ड्रग्स और प्लेटलेट इन्हिबिटर्स को लेना बंद करना चाहिेए।
मधुमेह के रोगियों को सर्जरी से 48 घंटे पहले मेटफार्मिन को लेना बंद करना चाहिए।
रोगी सर्जरी वाले दिन में अपने मूत्रवर्धक (डाइयुरेटिक्स) के अलावा रक्तचाप (ब्लड प्रेशर), दिल या एंटी-साइज़वर दवाईयों को ले सकते हैं, जिसे तरल पदार्थ और इलेक्ट्रोलाइट की कमी के लिए नहीं दी जाती है।
रोगी को पूर्व शल्य चिकित्सा जांच और स्क्रीनिंग करानी चाहिए, जिसमें शारीरिक जांच के साथ स्वास्थ इतिहास (मेडिकल हिस्ट्री) को देखा जाता है।
इसके अलावा नियमित रक्त कार्य को देखा जाता है, जिसमें रक्त कोशिकाओं की गणना, कैमेस्ट्री और लीवर प्रोफाइल, कोवाग्युलेशन स्टडीज और इलेक्ट्रोकार्डियोग्राम शामिल होते हैं।
रोगी को सर्जरी वाले दिन से पहले कोलन को निर्जलित करके आंतों और एंटीबायोटिक्स को साफ करने के लिए रेचक भी दिया जाता है।
प्रक्रिया
संपादित करेंरेडिकल प्रॉस्टेटेक्टोमी को निम्नलिखित तरीकों से किया जा सकता है:
रेट्रोपुबिक (सुपरापुबिक) तरीके के साथ रेडिकल प्रॉस्टेेटेक्टोमी:
आमतौर पर इसका प्रयोग शल्य (सर्जिकल) प्रक्रिया में किया जाता है, जिसमें पौरूष ग्रांथि के साथ इसके आस-पास के लिम्फ नोड्स को भी हटाया जाता है।
इस शल्य (सर्जरी) को छोटे चीरे के साथ किया जा सकता है, जिसका कोई कॉस्मेटिक Archived 2020-09-25 at the वेबैक मशीन असर नहीं पड़ता है। यह मुख्य मांसपेशियों के समूह को चोट से भी बचाता है, इसके दर्द को कम करता है और इसे जल्दी से ठीक करता है।
सर्व-स्पेरिंग प्रॉस्टेटेक्टोमी:
अक्सर कैंसर, तंत्रिकाओं में फैल जाता है, जिसे अलग कर देना चाहिए ताकि कैंसररहित टिशू को अलग किया जा सके। इसका परिणाम तंत्रिकाओं में कमी होता है और अगर दोनों तरफ की तंत्रिका हट जाती है तो ये रोगी में फिर नहीं बनती हैं।
इनके बनने की कमी तब तक स्थायी रहती है, जब तक कोई सही सर्जरी नहीं न हो। लेकिन, अगर केवल एक तरफ की तंत्रिका ही निकलती है तो मनुष्य में कम इरेक्टल फंक्शन होता है और उसमें कुछ हद तक कार्य करने की क्षमता रहने की ही उम्मीद रहती है।
लैप्रोस्कोपिक रेडिकल प्रॉस्टेटेक्टोमी:
इस सर्जरी के लिए बहुत सारे छोटे-छोटे कटों को बनाया जाता है और इन कटों के माध्यम से पतले उपकरणों को डाला जाता है।
इन कट में से लैप्रोस्कोपिक को डाला जाता है, जिसे सर्जन सर्जरी के दौरान आंतरिक अंको को देख सकते हैं।
रोबेटिक- असीसटेड लैप्रोस्कोपिक प्रॉस्टेटेक्टोमी:
ऐसी लैप्रोस्कोपिक सर्जरी है, जिसे रोबोटिक सिस्टम का उपयोग करके किया जाता है।
इस प्रक्रिया के दौरान, सर्जन ऑपरेटिंग टेबल के साथ रखे कंप्यूटर के कमांड्स फीड की सहायता के रोबोटिक आर्म को हिलाया जाता है।
पेरिनल अप्रोच के साथ रेडिकल प्रॉस्टेटेक्टोमी:
रेट्रोपुबिक एप्रोच से कम दबाव लगाया जाता है क्योंकि इस शल्य (सर्जिकल) तकनीक के साथ नस आसानी से फैल नहीं सकती है और लिफ नोड्स हट नहीं सकते हैं।
इस प्रक्रिया में कम समय लगता है और इसका उपयोग उस स्थिति में भी किया जा सकता है जब नर्व-स्पारिंग एप्रोच की आवश्यकता नहीं होती है।
प्रक्रिया-पश्चात
संपादित करेंइस प्रक्रिया के बाद निम्नलिखित चीजे की जाती हैं-
रिकवरी रूम में ले जाना: एक बार जब यह प्रक्रिया पूरी हो जाती है, तब रोगी को रिकवरी रूम में ले जाया जाता है। मॉनिटर करना: मरीज की नाड़ी, रक्तचाप (ब्लड प्रैशर), श्वसन दर (रेस्पिरेशन रेट), ऑक्सीजन दर आदि पर नियमित रूप से निगरानी रखी जाती है।
दर्द-निवारक दवाईयां देना: सर्जरी के बाद होने वाले दर्द से बचाव करने के लिए मरीज को दर्द-निवारक दवाईयां दी जाती है। हल्का भोजन देना: इस सर्जरी के बाद मरीज के स्वास्थ का पूरा ख्याल रखा जाता है और उसे खाने के लिए हल्का भोजन और तरल पदार्थ दिए जाते हैं।
यूरिनरी कैथेटर: प्रॉस्टेटेक्टोमी सर्जरी के बाद मरीज के ब्लैडर में कैथेटर लगाया जाता है, ताकि उसके यूरीन ब्लैडर पर ज्यादा दबाव न पड़े। अत: इस सर्जरी के कुछ समय तक उसे इसके माध्यम से ही पेशाब करना होता है।
सावधानियां
संपादित करेंऐसा माना जाता है कि किसी भी सर्जरी के बाद सेहत में सुधार मुख्य रूप से उसके द्वारा की जाने वाली सावधानियों पर निर्भर करता है, अत: अगर कोई मरीज इस प्रक्रिया से जल्दी ठीक होना चाहता है, तो उसे निम्नलिखित सावधानियां करनी चाहिए:
भारी चीज को न उठाएं: मरीज को इस बात का पूरा ख्याल रखना चाहिए कि वह सर्जरी को कराने के कुछ समय तक (लगभग 2 महीने) तक किसी भी तरह की भारी चीजों को न उठाएं क्योंकि ऐसा करना उसकी सेहत पर बुरा असर डाल सकता है।
भारी व्यायाम करने बचें: भले ही आप बेहतर महसूस कर रहे हो, लेकिन फिर भी बिना डॉक्टर की सलाह के भारी व्यायाम को नहीं करना चाहिए। लेकिन आप हल्के व्यायाम जैसे चलना, पेलविक फ्लोर व्यायाम कर सकते हैं।
पर्याप्त मात्रा में पानी पीएं: इस सर्जरी को कराने के बाद भी आपको पर्याप्त मात्रा (8-10 गिलास प्रति दिन) में पानी पीना चाहिए क्योंकि इससे आपकी सेहत में तेजी से सुधार होगा।
सही समय पर दवाईयां लें: इसके बाद होने वाले दर्द से बचने के लिए डॉक्टर आपको कुछ दवाईयां जैसे पेरासिटामोल, इबुप्रोफेन या अन्य दर्द- निवारक इत्यादि लिखते हैं, तो आपको उन सभी को समय पर लेना चाहिए ताकि आपको किसी भी किस्म का दर्द न हो।
किसी भी तरह की यौनिक गतिविधियां न करें: तमाम यूरोलॉजिस्ट यह सलाह देते हैं, कि इस सर्जरी को कराने के लगभग एक महीने तक मरीज को किसी भी तरह की यौनकि गतिविधियां नहीं करनी चाहिए क्योंकि इससे उनके मूत्राशय पर असर पड़ता है।
जोखिम
इस सर्जरी के कारण निम्नलिखित जोखिम हो सकते हैं:
अधिक मात्रा में पेशाब होना:
यह बेकाबू, बार-बार पेशाब आने की समस्या है। यह समय के साथ ठीक हो सकता है लेकिन इसमें एक साल का समय भी लग सकता है।
अगर यह सर्जरी 70 साल की उम्र के बाद होती है तो यह लक्षण बदतर हो सकता है।
मूत्र रिस्राव या रोक-रोक कर होना:
यह सर्जरी के तुंरत बाद होने वाला खराब लक्षण है लेकिन यह समय के साथ ठीक हो सकता है।
इरेक्टाइल डिसफंक्शन:
सर्जरी के बाद यौन प्रक्रिया में दो साल का समय लग सकता है और यह पूरी तरह से ठीक भी नहीं हो सकती है। सर्जरी के आधार पर यौन प्रक्रिया प्रभावित होती है।
बांझपन: पूरी प्रॉस्टेटेक्टोमी के दौरान, अंडाकोष (टेस्टिकल्स) और मूत्रमार्ग के बीच का संबंध टूट जाता है जिससे संभोग करनी की इच्छा समाप्त हो जाती है।
लिम्पेडेमा:
लिम्पेडेमा, सर्जरी के दौरान लिम्फ नोड्स की सूजन, बाधा, या हटाने के कारण होती है, जिससे पैरों या जननांग अंग में तरल पदार्थ का संचय होता है।
लिंग की लंबाई:
कभी-कभी सर्जरी के कारण लिंग की लंबाई कम हो जाती है।
आस-पास के अंगों में चोट लगना:
सर्जरी के दौरान कभी-कभी मरीज के कुछ अंगों में चोट लग सकती है।
खून निकालना:
इस दौरान कभी-कभी मरीज के उस हिस्से से खून निकल सकता है, जिस पर यह सर्जरी की जाती है।
संक्रमण: इससे मरीज को किसी तरह का संक्रमण हो सकता है। लेकिन ऐसा काफी कम मामलों में होता है
आजकल पुरूषों में प्रोस्टेटोमी, मूत्र संक्रमण इत्यादि जैसी समस्याएं दिन-प्रतिदिन बढ़ रही हैं क्योंकि वे तनाव, मानसिक दबाव, काम भार आदि से पीड़ित हैं। ऐसे में उन्हें अपनी सेहत का पूरा ख्याल रखने और इस तरह की किसी भी बीमारी का सही समय पर इलाज कराने की जरूरत है।
सन्दर्भ
संपादित करें- ↑ अ आ इ ई उ ऊ सन्दर्भ त्रुटि:
<ref>का गलत प्रयोग;NCI2014TxProनाम के संदर्भ में जानकारी नहीं है। - ↑ अ आ इ ई "Prostate Cancer Treatment (PDQ) – Patient Version". National Cancer Institute. 2014-04-08. मूल से 5 July 2014 को पुरालेखित. अभिगमन तिथि 1 July 2014.
- ↑ अ आ इ "Chapter 5.11". World Cancer Report. World Health Organization. 2014. आई॰ऍस॰बी॰ऍन॰ 978-9283204299.
- ↑ सन्दर्भ त्रुटि:
<ref>का गलत प्रयोग;SEER2014नाम के संदर्भ में जानकारी नहीं है। - ↑ अ आ सन्दर्भ त्रुटि:
<ref>का गलत प्रयोग;Bray2018नाम के संदर्भ में जानकारी नहीं है। - ↑ "Prostate Cancer". National Cancer Institute. January 1980. मूल से 12 October 2014 को पुरालेखित. अभिगमन तिथि 12 October 2014.
- ↑ Ruddon, Raymond W. (2007). Cancer biology (4th संस्करण). Oxford: Oxford University Press. पृ॰ 223. आई॰ऍस॰बी॰ऍन॰ 978-0195175431. मूल से 2015-09-15 को पुरालेखित.
इन्हें भी देखें
संपादित करेंबाहरी कड़ियाँ
संपादित करेंHindi Health point Archived 2020-11-01 at the वेबैक मशीन